Свяжитесь с ним через чат или Email. Приоритет- участникам ассоциации и клиентам с аритмиями сердца
Написать сообщение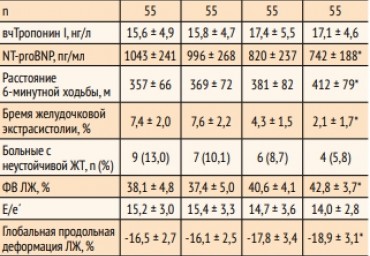
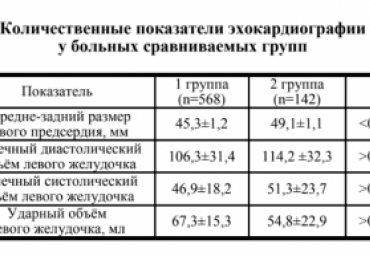
Цель. Сравнение кардиопротективной эффективности валсартана/сакубитрила и кандесартана у женщин с сердечной недостаточностью (СН) и исходно сниженной фракцией выброса левого желудочка, получающих химиотерапию рака молочной железы.Материал и методы. В проспективное исследование включили 112 женщин в возрасте от 53 до 65 лет с систолической СН, получавших оперативное лечение по поводу рака молочной железы с последующей адъювантной полихимиотерапией по схеме FAC (фторурацил + доксорубицин + циклофосфамид) - 6 циклов с интервалами между введениями 21 день. После рандомизации проводилась терапия СН с использованием небиволола, эплеренона, а также валсартана/сакубитрила (n = 55) или кандесартана (n =
57). Общеклиническое лабораторное исследование, электрокардиография, суточное холтеровское мониторирование электрокардиограммы, эхокардиография, тест 6-минутной ходьбы, оценка качества жизни выполнялись исходно и повторно после 1, 3 и 6 курсов химиотерапии.Результаты. В обеих группах наблюдалась тенденция к повышению уровня тропонина I и значительное снижение концентрации N-концевого
предшественника мозгового натрийуретического пептида. Только в группе валсартана/сакубитрила отмечались статистически значимые увеличение дистанции 6-минутной ходьбы, подавление желудочковых нарушений ритма сердца, улучшение показателей систолической функции левого желудочка и качества жизни при оценке с помощью Миннесотского опросника. Вывод. В первом рандомизированном исследовании валсартана/сакубитрила показано его превосходство в сравнении с кандесартаном при лечении СН у женщин с раком молочной железы, получавших адъювантную полихимиотерапию, включавшую антрациклиновый антибиотик доксорубицин.
Одной из реально достижимых целей лечения больных с пароксизмальной и персистирующей фибрилляцией предсердий должно являться предупреждение прогрессии к постоянной форме этой аритмии, которая ссоциируется с повышением риска осложнений и ухудшением прогноза. В настоящем обзоре представлены легко определяемые предикторы прогрессии фибрилляции предсердий, рассматриваются доступные варианты лечения, их эффективность и безопасность. Ранние и активные мероприятия по восстановлению и поддержанию синусового ритма с помощью фармакологических и немедикаментозных методов будут препятствовать развитию субстрата аритмии, тормозить прогрессию от пароксизмальной к постоянной форме фибрилляции предсердий с потенциально благоприятным влиянием на прогноз.
Одной из реально достижимых целей лечения пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий должно являться предупреждение прогрессирования до постоянной формы этой аритмии, которая ассоциируется с повышением риска развития осложнений и ухудшением прогноза. В обзоре представлены легко определяемые предикторы прогрессирования фибрилляции предсердий, рассматриваются доступные
варианты лечения, их эффективность и безопасность.
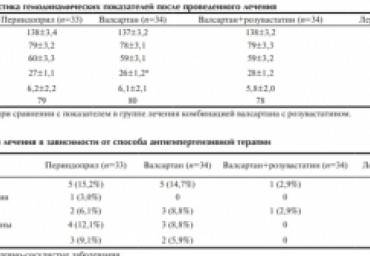
Жесткость артериальной стенки является независимым предиктором сердечно-сосудистых осложнений и смертности от сердечно-сосудистых причин, поэтому актуален поиск наиболее эффективных терапевтических средств, позволяющих улучшать упругоэластические свойства артериального русла. Цель исследования - сравнить влияние ингибитора ангиотензинпревращающего фермента (периндоприла), дигидропиридинового антагониста кальция (лерканидипина), блокатора рецепторов к ангиотензину II (валсартана) и его комбинации со статином (розувастатином) на эластичность артериальной стенки у пациентов пожилого возраста с неклапанной фибрилляцией предсердий (ФП) и артериальной гипертензией (АГ) на основании данных ультразвукового исследования. Материалы и методы. Обследовано 189 пациентов (110 мужчин и 79 женщин) в возрасте от 65 до 80 лет с неклапанной ФП и АГ, которых рандомизировали на четыре группы. В первой группе (n = 47) применялся периндоприл в дозе 5-10 мг/сутки, во второй (n = 48) - валсартан в дозе 80-160 мг/сутки, в
третьей (n = 48) - валсартан в той же дозе в комбинации с розувастатином по 10 мг/сутки, в четвертой (n = 46) - лерканидипин в дозе 10-20 мг/сутки. В исходном состоянии, через 1 и 2 года оценивались уровни артериального давления, упругоэластические свойства грудного отдела аорты и сонных артерий по данным ультразвукового исследования и сердечно-сосудистые осложнения. Результаты. При всех четырех вариантах терапии повышался индекс растяжимости общей сонной артерии, снижались коэффициент жесткости аортальной стенки и скорость распространения пульсовой волны по сравнению с исходным состоянием. Комбинация валсартана с розувастатином оказывала наиболее выраженное влияние на податливость сосудистой стенки, снижала частоту ишемического инсульта, инфаркта миокарда и смертность. Заключение. При выборе антигипертензивной терапии у геронтологических больных с неклапанной ФП валсартан в сочетании с розувастатином могут рассматриваться в качестве оптимальной стратегии, позволяющей улучшить упругоэластические свойства артериальной стенки и снизить частоту кардиоваскулярных осложнений.
За последние десять – пятнадцать лет применение антиаритмических препаратов значительно сократилось в результате осознания небезопасности этих лекарств, а также появления новых, немедикаментозных методов лечения сердечных аритмий. Первый основательный пересмотр показаний к назначению антиаритмических
препаратов относится к концу прошлого века в связи с осмыслением результатов известных исследований CAST I и CAST II. Уменьшение сферы применения «чистых» антиаритмиков произошло в результате внедрения в рутинную медицинскую практику радиочастотной катетерной аблации целого ряда нарушений ритма сердца.
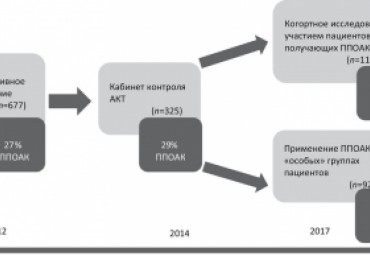
Проведение антикоагулянтной терапии при фибрилляции предсердий (ФП), сочетающейся с СД и/или хронической болезнью почек, является непростой задачей для практикующих врачей из-за одновременного увеличения риска
тромбоэмболических и геморрагических осложнений. Наличие СД и нарушения функции почек способно влиять на результаты антитромботической терапии у больных с ФП. В обзоре приводится информация о различиях еффективности и безопасности отдельных пероральных антикоагулянтов при проведении профилактики тромбоэмболических осложнений ФП у пациентов с СД и нарушением функции почек.
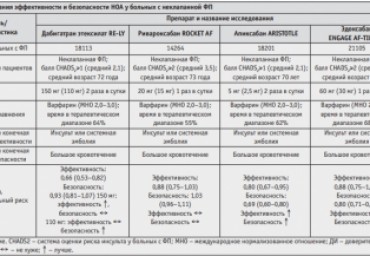
В статье представлен обзор современных данных о соотношении эффективности и безопасности варфарина и новых оральных антикоагулянтов (НОА) у больных с неклапанной фибрилляцией предсердий (НФП) на основе крупных
рандомизированных исследований и недавних метаанализов. Обсуждаются некоторые нерешенные вопросы практического применения НОА. НОА в целом превосходят тщательно контролируемую терапию варфарином в способности снижать риск тромбоэмболических осложнений и, особенно, ятрогенного геморрагического инсульта у больных с НФП. Главная цель антикоагулянтной терапии при НФП - предупреждение кардиоэмболического инсульта - наиболее успешно достигается при лечении дабигатраном в дозе 150 мг 2 раза в сутки.
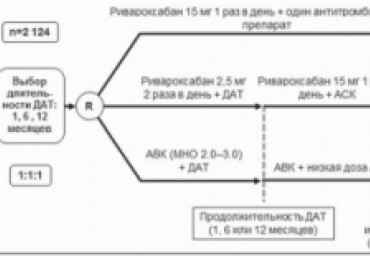
Доступность современного антитромботического лечения (варфарин, прямые оральные антикоагулянты - ПОАК, антиромбоцитарные препараты с различной активностью) расширила возможности предупреждения тромбозов и эмболий. В настоящее время антикоагулянты являются основой профилактики кардиоэмболического инсульта у больных с фибрилляцией предсердий (ФП) [1]. В рандомизированных исследованиях установлено превосходство двойной антитромбоцитарной терапии (ДАТ) аспирином и ингибитором P2Y12-рецепторов по сравнению с одним
аспирином при добавлении к антагонистам витамина К для профилактики тромбоза стента и серьезных неблагоприятных кардиальных событий после чрескожного коронарного вмешательства (ЧКВ)
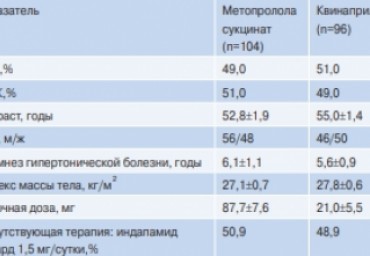
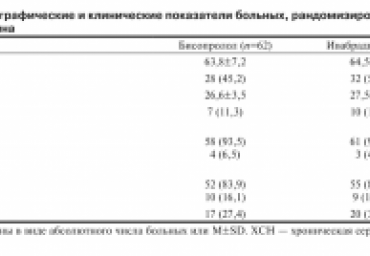
Цель. Определение наиболее оптимальной тактика терапии хронической сердечной недостаточности (ХСН) I-II функциональных классов (ФК) на базе оценки влияния препаратов различных классов на регуляторно-адаптивный статус (РАС). Материал и методы. Участвовало 200 пациентов с ХСН I-II ФК на фоне гипертонической болезни (ГБ) I-II стадий, рандомизированных в две группы. Первую группу составляли 104 пациента (возраст 52,8±1,9 лет), которым был назначен метопролола сукцинат замедленного высвобождения в дозе 87,7±7,6 мг/сутки. Во вторую группу входило 96 пациентов (возраст 55,0±1,4 лет), которым назначался квинаприл в дозе 21,0±5,5 мг/сутки. Исходно и через 6 месяцев терапии проводились суточное мониторирование артериального давления, проба сердечно-дыхательного синхронизма, тредмилометрия с оценкой максимального потребления кислорода (VO 2max) при нагрузке, эхокардиография, определение N-концевого предшественника мозгового натрий-уретического гормона (NT-proBNP) плазмы крови. Результаты. Оба препарата улучшали показатели диастолической функции левого желудочка, однако лишь квинаприл эффективно изменял его структурно-геометрические параметры и систолическую функцию. Только при лечении квинаприлом повышалась толерантность к физической нагрузке, увеличивалось VO 2max при нагрузке, более существенно снижался уровень NT-proBNP плазмы крови и улучшался РАС. Заключение. Квинаприл имеет преимущества перед метопролола сукцинатом в терапии больных с ХСН I-II ФК на фоне ГБ I-II стадий в виде большего
положительного влияния на структурные и функциональные кардиальные нарушения и позитивные сдвиги со стороны РАС.
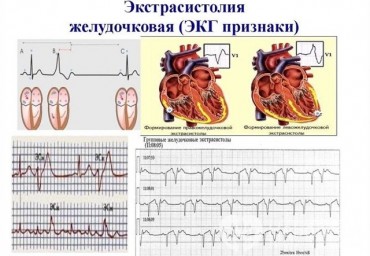
Желудочковая экстрасистолия (ЖЭ) - аритмия сердца, наиболее часто встречающаяся в клинической
практике. Согласно классификации J.T.Bigger, одиночная ЖЭ относится либо к
доброкачественным, либо к потенциально злокачественным желудочковым аритмиям (ЖА), в
зависимости от количества ЖЭ в час, от того, сопровождается ли ЖЭ симптомами, и, самое главное, от
наличия органического заболевания сердца. Больным с потенциально злокачественными ЖА требуется
лечение, направленное на снижение смертности, по принципу первичной профилактики.
Хроническая сердечная недостаточность с сохраненной фракцией выброса (ХСНСФВ) ле- вого желудочка составляет около 50% случаев заболеваемости сердечной недостаточностью, однако фармакотерапия, улучшающая ее исходы, не разработана. Доказанным принципом улучшения исходов у пациентов с хронической сердечной недостаточностью со сниженной фракцией выброса левого желудочка является урежение частоты сердечных сокращений. В статье обсуждаются ситуации, в которых лечение бета-адреноблокаторами не эффективно или отрицательно влияет на исходы. Сопоставлены результаты собственного исследования и проекта EDIFY, в которых у пациентов с ХСНСФВ применялся ивабрадин. Утверждается важ- ность фенотипирования пациентов с ХСНСФВ для повышения эффективности их терапии.

Цель. Оценить влияние квинаприла на регуляторно-адаптивный статус (РАС) пациентов с хронической сердечной недостаточностью (ХСН) I функционального класса (ФК) и артериальной гипертензией (АГ).
Материал и методы. В открытое несравнительное исследование включено 49 пациентов с ХСН I ФК на фоне АГ I-II стадий (25 мужчин и 24 женщины, возраст 52,5±8,4 лет). Исходно и через 6 мес терапии квинаприлом (в суточной дозе 17,3±7,9 мг) выполняли пробу сердечно-дыхательного синхронизма (СДС), тест 6-минутной ходьбы, тредмилометрия с
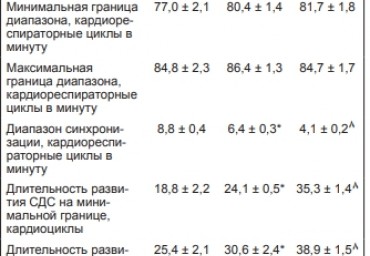
оценкой максимального потребления кислорода при нагрузке, суточное мониторирование артериального давления, эхокардиографию, определяли уровень N-концевого предшественника мозгового натрийуретического пептида (NT-proBNP) в плазме крови. Результаты. Терапия квинаприлом улучшала структурное и функциональное состояние миокарда, повышала толерантность к физической нагрузке, уменьшала нейрогуморальную активность, положительно влияла на РАС - значимо изменялись основные показатели пробы СДС: увеличивались диапазон синхронизации кардиореспираторных циклов в минуту с 8,0±2,1 до 11,0±2,5 (Δ27,3%; р<0,01) и индекс РАС с 52,6±7,8 до 89,7±8,9 (Δ41,4%; р<0,01), уменьшалась длительность развития СДC на минимальной границе
кардиоциклов с 15,5±3,5 до 12,9±2,8 (Δ15,8%; р<0,01 ). Заключение. Квинаприл оказывает положительное влияние на РАС пациентов с ХСН I ФК и АГ I-II стадий.

Цель. Оценить влияние метопролола сукцината на регуляторно-адаптивный статус (РАС) у пациентов с хронической сердечной недостаточностью (ХСН) I функционального класса (ФК) и артериальной гипертонией (АГ) I-II стадий. Материал и методы. В исследование включен 51 пациент с ХСН I ФК на фоне АГ I-
II стадии (30 мужчин и 21 женщина, возраст 52,6±1,4 лет). Исходно и через 6 мес терапии метопролола сукцинатом замедленного высвобождения (средняя суточная доза 78,1±5,7 мг) выполняли пробу сердечно-дыхательного синхронизма (СДС), тест с 6-минутной ходьбой, суточное мониторирование артериального
давления, тредмилометрию с оценкой максимального потребления кислорода при нагрузке, эхокардиографию, определяли уровень N-концевого предшественника мозгового натрийуретического гормона (NT-proBNP) плазмы крови. Результаты. Терапия метопролола сукцинатом существенно не повлияла на РАС (отсутствовала однонаправленная динамика основных показателей пробы СДС: достоверно уменьшились диапазон синхронизации с 8,8±0,4 до 7,2±0,6 кардиореспираторных циклов в мин (на 18%; р<0,05) и длительность развития CДC на минимальной границе с 18,8±2,2 до 14,3±1,2 кардиоциклов (на 24%; р<0,05); индекс РАС значительно не изменялся), структурное состояние миокарда, толерантность к физическим нагрузкам и нейро-гуморальную активность, только умеренно улучшала диастолическую функцию левого желудочка. Заключение. Метопролола сукцинат не оказывает значимого влияния на РАС пациентов с ХСН I ФК и АГ I-II стадий.
На основании данных ультразвукового исследования проведено сравнение влияния различных способов антигипертензивной терапии на упругоэластические свойства общих сонных артерий и грудного отдела аорты у
133 пациентов в возрасте 65-80 лет с неклапанной фибрилляцией предсердий (ФП). Применение в течение 2 лет периндоприла, лерканидипина, валсартана и его комбинации с розувастатином ассоциировалось с повышением индекса растяжимости общей сонной артерии и снижением коэффициента жесткости аортальной стенки по сравнению с исходным состоянием. комбинация валсартана в дозе 80-160 мг/сут и розувастатина в дозе 10 мг/сут оказывала наиболее выраженное влияние на податливость сосудистой стенки по сравнению с другими вариантами лечения. При выборе антигипертензивной терапии у больных пожилого и старческого возраста с неклапанной ФП валсартан в сочетании с розувастатином могут рассматриваться в качестве оптимальной стратегии, позволяющей улучшить упругоэластические свойства артериальной стенки.
В исследовании участвовали 49 пациентов с хронической сердечной недостаточностью (ХСН) I функционального класса (ФК) на фоне гипертонической болезни I-I стадий. Из них 24 женщины и 25 мужчин, их возраст
составил 52,51,4 года. Исходно и через 6 месяцев монотерапии квинаприлом (аккупро, Pfaizer, США, суточная доза 17,34,7 мг) были выполнены тредмилометрия, эхокардиография, тест шестиминутной ходьбы. Для
объективного количественного определения состояния регуляторно-адаптивного статуса организма выполнена проба сердечно-дыхательного синхронизма. Монотерапия квинаприлом у пациентов с ХСН I функционального класса на фоне гипертонической болезни I-I стадий в течение 6 месяцев достоверно улучшала
структурное и функциональное состояние миокарда, повышала толерантность к физической нагрузке, положительно влияла на регуляторно-адаптивные возможности обследованных. Регуляторно-адаптивные возможности опосредуются взаимодействием двух отделов вегетативной нервной системы на периферии -симпатического и парасимпатического, ингибитор АПФ квинаприл улучшал функциональное состояние организма пациентов благодаря как регрессу сердечно-сосудистого ремоделирования, так и оптимальному влиянию на
развивающийся при ХСН симпатопарасимпатический дисбаланс.
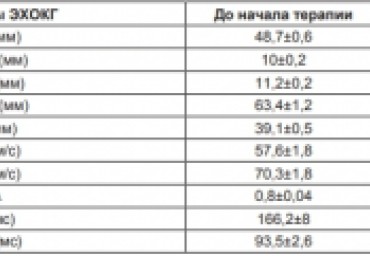
В исследовании участвовал 51 пациент с хронической сердечной недостаточностью I функционального класса на фоне гипертонической болезни I-II стадий, в том числе 21 женщина и 30 мужчин, возраст составлял 52,6±1,4 года. Всем пациентам назначался метопролола сукцинат замедленного высвобождения (беталок ЗОК фирмы
«АstraZeneсa», Швеция) в дозе 78,1±5,7 мг/сутки. Для объективного количественного определения состояния регуляторно-адаптивного статуса организма выполнена проба сердечно-дыхательного синхронизма. Результаты нашего исследования показали, что монотерапия метопролола сукцинатом у пациентов с ХСН I ФК на фоне гипертонической болезни I-II стадий в течение 6 месяцев достоверно не повлияла на структурное состояние
миокарда и толерантность к физическим нагрузкам, умеренно улучшила диастолическую функцию ЛЖ. Оценка регуляторно-адаптивных возможностей выявила разнонаправленный результат двух наиболее значимых параметров CДС: уменьшение диапазона синхронизации свидетельствовало об ухудшении регуляторно-адаптивного
статуса, уменьшение длительности развития диапазона синхронизации на минимальной и максимальной границах - о его улучшении.
Фибрилляция предсердий (ФП) является наиболее распространенной устойчивой аритмией сердца, которая в настоящее время диагностирована у многих миллионов жителей Европы. Больные с ФП страдают от сердцебиений, одышки, снижения толерантности к физической нагрузке и качества жизни, имеют повышенный риск инсульта, хронической сердечной недостаточности (ХСН) и смертельного исхода [1]. Актуальность проблемы ФП возрастает по мере старения населения и ей уделяется все больше внимания в современной кардиологии [2]. Достаточно упомянуть, что диагностике и лечению ФП были посвящены 6 (почти третья часть) исследований, отобранных для представления на научных сессиях Hot Line: Late-Breaking Clinical Trials конгресса Европейского общества
кардиологов 2017 года (Барселона, Испания).
При оценке общего риска сердечно-сосудистых осложнений у больного с артериальной гипертензией (АГ) учитывается большое количество переменных, но показатели АД являются определяющими вследствие высокой прогностической значимости. Достижение и длительное поддержание целевого уровня АД обычно требует применения комбинированной антигипертензивной терапии [2, 8]. Ее преимущества перед монотерапией очевидны: воздействие на разные механизмы развития АГ усиливает антигипертензивный эффект, препятствует его ускользанию со временем, позволяет снижать дозы используемых препаратов, а также устранять
(или ослаблять) побочные действия отдельных компонентов лечения.

Рекомендации по лечению ОКС↓ST
Рекомендации по лечению ОКС↓ST подготовлены группой экспертов Европейского общества кардиологов под руководством Roffi M., et al [1]. Предыдущие рекомендации по этой проблеме были опубликованы в 2011 г. В новой версии документа основные изменения касаются диагностики ОКС↓ST, мониторинга сердечного ритма, стратификации риска и стратегии лечения. У пациентов с подозрением на ОКС↓ST следует определять уровень сердечных тропонинов, используя чувствительный или высокочувствительный тест, результаты которого должны быть получены в течение 60 мин. В дополнение к протоколу быстрой диагностики в сроки от 0 до 3 ч, уже предложенному в предыдущей версии рекомендаций, теперь в сроки от 0 до 1 ч следует применять высокочувствительный тропониновый тест, если он доступен, для решения вопроса о необходимости стационарного лечения. Дополнительное тестирование через 3–6 ч показано, если первые 2 исследования уровня тропонина не являются окончательными, и клиническое состояние, по-прежнему, заставляет подозревать ОКС.
С 29 августа по 2 сентября 2009 г. в Барселоне (Испания) прошел очередной 16-й Европейский конгресс кардиологов под девизом «Профилактика сердечно-сосудистых заболеваний: от клетки к человеку и обществу». На церемонии открытия президент Европейского общества кардиологов (ЕОК) профессор Роберто Феррари (Италия) привел официальную статистику о деятельности конгресса. В этом году в работе конгресса приняли участие 31 292 участника со всех континентов. Конгресс продолжался 5 дней и проходил в 30 залах, в которых выступили более 900 ведущих экспертов со всего мира. Выставка располагалась на площади 20 000 м2
с участием 200 компаний, производителей медицинской техники и лекарственных препаратов.
Научная программа конгресса. Научная программа конгресса включала широкий спектр тем, от достижений фундаментальной кардиологии до общественного здравоохранения и популяционной профилактики.
Формы проведения заседаний были самыми разнообразными, что позволяло достичь наибольшего контакта с аудиторией. Общее количество научных симпозиумов составило 122, клинических семинаров — 38,
объединенных сессий с другими обществами — 23, сателлитных симпозиумов, инициированных фармацевтическими компаниями — 59. В рамках конгресса были проведены 8 программ для медицинских сестер.
Цель иследования - определить эффективность терапии ингибитором ангиотензинпревращающего фермента (АПФ) хинаприлом пациентов с гипертонической болезнью (ГБ) II стадии и хронической сердечной недостаточностью (ХСН) II функционального класса (ФК) на базе оценки его влияния на регуляторно-адаптивный статус (РАС).
Материалы и методы. В исследовании участвовало 47 пациентов с ХСН II ФК на фоне ГБ II стадии (21 мужчина и 26 женщин, средний возраст 57,5 ± 1,3 года). Исходно и через 6 месяцев терапии хинаприлом (Аккупро®, «Pfi zer», США) в суточной дозе 24,7 ± 6,3 мг выполнялись проба сердечно-дыхательного синхронизма (CДС), суточное мониторирование артериального давления, тредмил-тест с оценкой максимального потребления кислорода при нагрузке, эхокардиография, определялся уровень N-концевого предшественника мозгового натрийуретического гормона (NT-proBNP).
Результаты. Терапия хинаприлом улучшала структурное и функциональное состояние миокарда, повышала толерантность к физической нагрузке, уменьшала нейрогуморальную активность, положительно влияла на РАС. Следовательно, успех применения ингибитора АПФ хинаприла у пациентов с ХСН II ФК на фоне ГБ II стадии связан не только с положительным влиянием на ремоделирование сердца, но и позитивными сдвигами РАС.
Артериальная гипертензия - наиболее распространенная причина развития хронической сердечной недостаточности (ХСН). Так как эффективность отдельных классов антигипертензивных препаратов может быть различной даже у сходного контингента пациентов, существуют ситуации, в которых определенные средства могут оказаться предпочтительными. В связи с этим медикаментозная терапия ХСН требует чувствительных методов контроля, учитывающих не только динамику сердечно-сосудистого ремоделирования, но и функциональное состояние организма - его способность к регуляции и адаптации. Для объективной количественной оценки состояния регуляторно-адаптивного статуса (РАС) предложена проба сердечно-дыхательного синхронизма (СДС), отражающая взаимодействие двух важнейших функций вегетативного обеспечения - сердечную и дыхательную. Цель исследования - определить эффективность терапии бета-адреноблокатором (БАБ) метопролола сукцинатом пациентов с гипертонической болезнью (ГБ) II стадии и ХСН II функционального класса (ФК) на базе оценки его влияния на РАС.
Материалы и методы. В исследовании участвовало 53 пациента с ХСН II ФК на фоне ГБ II стадии (29 мужчин и 24 женщины, средний возраст - 52,9 ± 2,3 года). Исходно и через 6 месяцев терапии метопролола сукцинатом замедленного высвобождения (беталок ЗОК фирмы «АstraZeneсa», Швеция, в суточной дозе 97,3 ± 9,5 мг) выполнялись проба CДС, суточное мониторирование артериального давления, тредмилометрия с оценкой максимального потребления кислорода при нагрузке, эхокардиография, определялся уровень N-концевого предшественника мозгового натрийуретического гормона (NT-proBNP).
Результаты. Терапия метопролола сукцинатом существенно не повлияла на РАС обследованных, структурное состояние миокарда и толерантность к физическим нагрузкам, умеренно улучшала диастолическую функцию левого желудочка и уменьшала нейрогуморальную активность. Следовательно, БАБ не всегда могут являться оптимальным средством терапии у пациентов с ХСН II ФК на фоне ГБ II стадии.
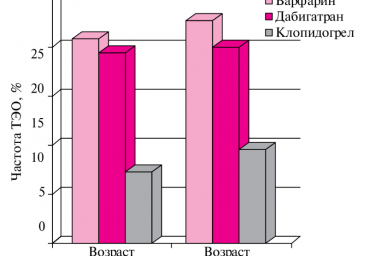
Цель. Сравнить эффективность и безопасность варфарина, дабигатрана и клопидогрела при профилактике тромбоэмболий (ТЭ) у пациентов с неклапанной фибрилляцией предсердий (ФП) в зависимости от возраста исследуемого контингента.
Материал и методы. Обследованы 189 пациентов (110 мужчин и 79 женщин) в возрасте 65–80 лет с неклапанной ФП, которых разделили на две группы (гр). I гр (n=126) состояла из больных в возрасте 65–74 лет, которым в 43 случаях назначали варфарин в дозе, обеспечивавшей Международное нормализованное отношение (МНО) в пределах от 2,0 до 3,0, 41 пациенту — дабигатран в дозе 110 мг 2 раза в сут., и 42 — клопидогрел по 75 мг/сут. II гр (n=63) составили больные в возрасте 75–80 лет. Из них 22 человека получали варфарин, 20 — дабигатран, 21 — клопидогрел в таких же дозах, как пациенты I гр.
Проведено сравнение эффективности и безопасности варфарина, дабигатрана и клопидогрела при проведении профилактики тромбоэмболий у 210 пожилых больных с неклапанной фибрилляцией предсердий в зависимости от возраста. У больных в возрасте от 65 до 74 лет применение в течение 6 мес дабигатрана в дозе 110 мг 2 раза в сутки ассоциировалось со сходной (в сравнении с лечением варфарином) частотой ишемического инсульта, но реже вызывало тяжелые кровотечения (4,4% против 27,7%, р < 0,05). Лечение клопидогрелом предупреждало инсульт не менее успешно, чем варфарин или дабигатран, и оказалось достаточно безопасным. В возрастной группе от 75 до 80 лет достоверных различий в частоте тромбоэмболических и геморрагических осложнений при лечении варфарином, дабигатраном или клопидогрелом не отмечено. При выборе антитромботической терапии у больных в возрасте от 65 до 77 лет с неклапанной фибрилляцией предсердий дабигатран и клопидогр
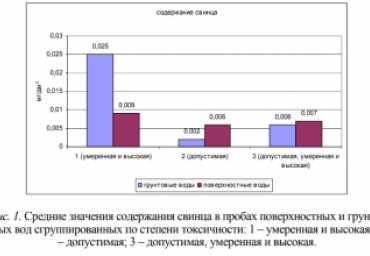
Пробы поверхностных вод с умеренной и высокой степенями токсичности имеют среднее значение рН=5,58 (рис. 3), что незначительно отличается от рН=6,0 (нейтральная среда). Поэтому поверхностные воды не оказывают токсического действия на тест-объект (корреляция отсутствует). Пробы аналогичной группы грунтовых вод имеют среднее значение рН=4,72 (кислая среда), что негативно повлияло на тест-объект (корреляционная связь значима) и подтверждает правильность выводов полученных в итоге математической обработки данных.
Для блоков данных проб поверхностных и грунтовых вод с допустимой степенью токсичности (рис. 3) средние значения рН равны 6,02 и 5,73 соответственно, что указывает на нейтральность этих сред. Аналогичная картина наблюдается для проб с допустимой, умеренной и высокой степенями токсичности, что также согласуется с результатами корреляционного анализа выявившего отсутствие значимой корреляционной связи токсичности этих групп проб и рН.
С помощью ультразвуковой методики чреспищеводной эхокардиографии обследовано 612 пациентов (402 мужчины и 210 женщин) с неревматической фибрилляцией предсердий (ФП) в возрасте от 65 до 80 лет. У больных, перенесших острое нарушение мозгового кровообращения или ишемический инсульт, частота выявления эффекта спонтанного контрастирования в полости левого предсердия (ЛП), а также низкого значения (≤ 0,20 м/с) максимальной линейной скорости кровотока в его ушке оказалась существенно выше, чем у пациентов без нарушения мозгового кровообращения в анамнезе (p<0,05).
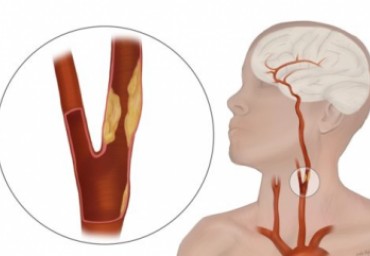
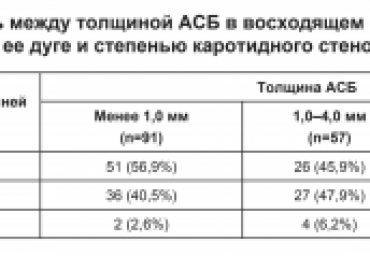
У 359 пациентов пожилого возраста с неклапанной фибрилляцией предсердий выполнялось ультразвуковое чреспищеводное исследование восходящего отдела аорты и ее дуги с целью определения признаков, значимых в отношении тромбоэмболических осложнений. Визуализируемые атеросклеротические бляшки считали простыми при толщине их до 4 мм, сложными - 4 мм и более. Сложные атеросклеротические бляшки определялись в 51,7% случаев у больных, перенесших инсульт или транзиторную ишемическую атаку, и в 24,9% случаев у больных без нарушения мозгового кровообращения в анамнезе (р < 0,05). Частота встречаемости атеросклеротических бляшек в дуге аорты не зависела от степени стеноза внутренних сонных артерий.
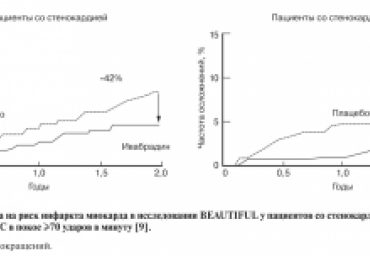
В статье представлены результаты новых экспериментальных и клинических исследований селективного ингибитора If-каналов ивабрадина, подтверждающих целесообразность его применения при ишемической болезни сердца и хронической сердечной недостаточности. Обсуждаются некоторые плейотропные эффекты ивабрадина. Ивабрадин может оказаться полезным в терапевтических областях за пределами тех, в которых он ранее продемонстрировал клиническую эффективность.
У 35 пациентов пожилого возраста с неклапанной фибрилляцией предсердий и тяжелым атеросклеротическим стенозом (≥70%) внутренних сонных артерий проводилась транскраниальная допплерография средних мозговых артерий с мониторингом микроэмболических сигналов. Микроэмболические сигналы чаще регистрировались у больных с тромбоэмболическими осложнениями в анамнезе по сравнению с группой без тромбоэмболических осложнений (4 из 8 (50%) случаев и 5 из 27 (19%) случаев), однако различия статистически недостоверны, что требует проведения дальнейших исследований. Частота выявления микроэмболических сигналов у больных, принимавших антикоагулянт варфарин, оказалась существенно выше, чем у пациентов, получающих антитромбоцитарные препараты (40% (6 из 15 случаев) и 15% (3 из 20 случаев)) (р < 0,05).
В статье обсуждаются современные представления о механизмах развития, результаты недавно завершенных и предпосылки новых исследований способов лечения хронической сердечной недостаточности с сохраненной фракцией выброса по данным литературы и собственных работ авторов.
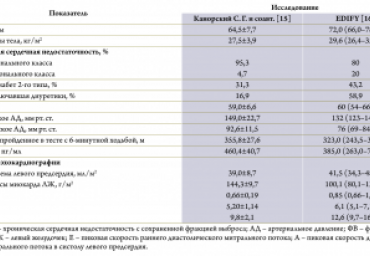
Хроническая сердечная недостаточность с сохраненной фракцией выброса (ХСН-СФВ) левого желудочка составляет около 50% заболеваемости сердечной недостаточностью, однако фармакотерапия, улучшающая ее исходы, не разработана. Доказанным принципом улучшения исходов у больных с хронической сердечной недостаточностью со сниженной фракцией выброса левого желудочка является урежение частоты сердечных сокращений. В статье обсуждаются ситуации, в которых лечение ß-адреноблокаторами неэффективно или отрицательно влияет на исходы. Сопоставлены результаты собственного исследования и проекта EDIFY, в которых у больных с ХСН-СФВ применялся ивабрадин. Утверждается важность фенотипирования пациентов с ХСН-СФВ для повышения эффективности их лечения.
Обследованы 212 больных в возрасте от 52 до 70 лет с персистирующей фибрилляцией предсердий (ФП), сопровождавшейся выраженными клиническими симптомами. При сравнении субстрата ФП у больных с сахарным диабетом (СД) 2-го типа (n=26) и без СД (n=27) выявлены замедление внутрипредсердного проведения, повышение уязвимости предсердий и более выраженное ухудшение диастолической функции левого желудочка в первом случае. Путем сопоставления групп больных с диабетической кардиальной автономной нейропатией - КАИ (n=32) и без нее (n=33) в первой выявлены усиление адренергических влияний на сердце и сравнительно более высокая противорецидивная эффективность соталола. У 94 больных с СД 2-го типа, осложненным КАИ, после рандомизации проводилась антиаритмическая терапия соталолом в комбинации с периндоприлом (n=33), с а-липоевой кислотой (n=31), с периндоприлом и с а-липоевой кислотой (n=30), результаты лечения сравнивались с монотерапией соталолом. Через 6 мес синусовый ритм достоверно чаще сохранялся при применении комбинации соталола, периндоприла и а-липоевой кислоты, вероятно, одновременно корригировавшей нарушения, обусловленные «диабетической кардиомиопатией» и КАИ.
Применение популярных комбинаций эналаприла с гидрохлортиазидом один раз в сутки не предупреждает опасного подъема артериального давления в конце интервала дозирования, может способствовать развитию сложных форм желудочковых аритмий из-за развития гипокалиемии. Этих недостатков лишены комбинации периндоприла с индапамидом.

Актуальность. Лечение больных ХСН с сохраненной ФВ ЛЖ остается в значительной степени эмпирическим, так как до сих пор ни один из способов терапии не приводил к улучшению прогноза пациентов.
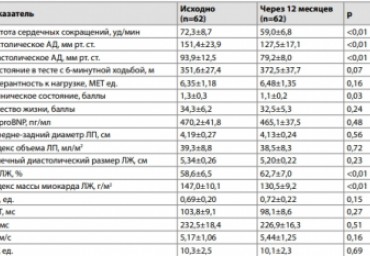
Цель. Сравнить эффективность бисопролола и ивабрадина при длительном лечении ХСН с сохраненной ФВ ЛЖ у пациентов с сочетанием гипертонической болезни и ИБС.
Материалы и методы. Проспективное рандомизированное исследование 104 пациентов с ХСН II ФК и ФВ ЛЖ ≥50 %. Оценка клинического статуса, толерантности к физической нагрузке, качества жизни, уровня NT-proBNP в крови, параметров ЭхоКГ проведена исходно и через 12 месяцев терапии. Результаты. В отличие от бисопролола (n=51) ивабрадин (n=53) существенно повышал толерантность больных к физической нагрузке, качество жизни, снижал уровень NT-proBNP, улучшал ЭхоКГ показатели активного расслабления и податливости ЛЖ.
Заключение. В сравнении с бисопрололом ивабрадин имеет преимущества при лечении больных ХСН с сохраненной ФВ ЛЖ.
В ходе комплексного ультразвукового обследования 210 больных (121 мужчина и 89 женщин) с неклапанной фибрилляцией предсердий (ФП) в возрасте от 65 до 80 лет (средний возраст 70,4 ± 6,5 года) установлены признаки, являющиеся предикторами ишемического инсульта.
Несмотря на то что в настоящее время методы лучевой диагностики нашли широкое применение в клинической практике, роль ультразвуковых предикторов ишемического инсульта у пожилых больных с фибрилляцией предсердий (ФП) в современной литературе остается малоизученной и не всегда учитывается при выборе способов медикаментозной профилактики цереброваскулярных осложнений. Целью исследования явилось выявление комплекса ультразвуковых предикторов тромбоэмболических осложнений у больных пожилого возраста с ФП.
С помощью ультразвуковых методик чреспищеводной эхокардио-графии и дуплексного сканирования сонных артерий обследовано 710 пациентов (454 мужчины и 256 женщин) с неревматической фибрилляцией предсердий в возрасте от 65 до 80 лет. У больных, перенесших острое нарушение мозгового кровообращения или ишемический инсульт, частота выявления низкого значения индекса растяжимости сонных артерий (≤26х103/кРа), а также повышенного значения коэффициента жесткости аортальной стенки В оказалась существенно выше, чем у пациентов без нарушения мозгового кровообращения в анамнезе (9,6±4,8 против 5,2±3,3;р<0,05) (p<0,05).
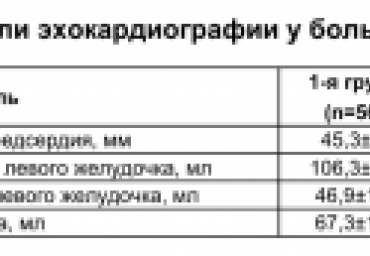
С помощью ультразвуковых методик чреспищеводной эхокардиографии и дуплексного сканирования сонных артерий обследовано 710 пациентов (454 мужчины и 256 женщин) с неклапанной фибрилляцией предсердий (ФП) в возрасте от 65 до 80 лет. У больных, перенесших острое нарушение мозгового кровообращения или ишемический инсульт, частота выявления низкого значения индекса растяжимости сонных артерий (≤26х10і/кРа), а также повышенного значения коэффициента жесткости аортальной стенки Я оказалась существенно выше, чем у пациентов без нарушения мозгового кровообращения в анамнезе (9,6±4,8 против 5,2±3,3) (p<0,05).
В данной статье освещено современное состояние проблемы приобретенного синдрома удлиненного интервала QT (СУИQT). Представлены сведения о его распространенности, этиологии, способах диагностики, возможных путях профилактики жизнеугрожающих осложнений. Среди факторов, предрасполагавших к появлению СУИQT, отмечались электролитный дисбаланс, обусловленный длительным приёмом тиазидных или петлевых диуретиков. Среди прочих причин возникновению СУИQT способствовал приём некоторыми пациентами следующих преператов: антиаритмических, антигистаминных средств, антидепрессантов, нейролептиков. При назначении терапии, способной приводить к угрожающему жизни удлинению интервала QT, необходим учет его исходной продолжительности, а также контроль результатов и коррекция в процессе лечения.
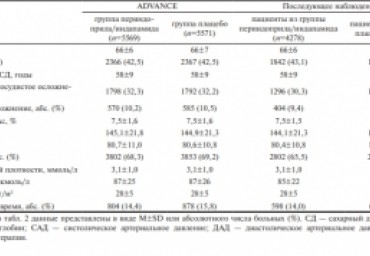
Из 10 261 больного сахарным диабетом 2-го типа, выживших к окончанию рандомизированного исследования ADVANCE, 83% удалось включить в проект ADVANCE-ON для наблюдения в течение 6 лет. различие по уровню
артериального давления, достигавшееся в процессе приема фиксированной комбинации периндоприл/индапамид, быстро исчезало, однако достоверное снижение общей и сердечно-сосудистой смертности в группе терапии этим
препаратом в течение 4,5 года сохранялось и через 10 лет. Полученные результаты могут быть связаны с постепенно ослабевающим протективным влиянием периндоприла/индапамида на сердечно-сосудистую систему, указывают на целесообразность длительного применения данной антигипертензивной терапии для максимального снижения смертности больных сахарным диабетом.

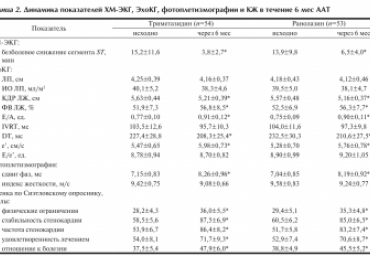
В проспективном рандомизированном исследовании эффективности и безопасности антиангинальной терапии сочетаниями бисопролола, ивабрадина и триметазидина или ранолазина в возрасте от 60 до 79 лет участвовали 107 больных ишемической болезнью сердца и стенокардией напряжения II/III функционального класса. При сохранении стенокардии и/или безболевой ишемии миокарда на фоне приема бисопролола и ивабрадина после рандомизации дополнительно назначались триметазидин (35 мг 2 раза в сутки, n=54) или ранолазин (500 мг 2 раза в сутки, n=53). В течение 6 месяцев оба способа лечения хорошо переносились, существенно улучшали результаты теста с физической нагрузкой на тредмиле, показатели систолической и диастолической функций левого желудочка, структурного и функционального состояния крупных артерий, качества жизни больных. Триметазидин в большей степени уменьшал продолжительность безболевой депрессии сегмента ST по данным холтеровского мониторирования ЭКГ. Комбинации низкой дозы ß-адреноблокатора с ивабрадином и триметазидином или ранолазином могут применяться для лечения рефрактерной стабильной стенокардии у пациентов пожилого и старческого возраста.
Резюме
Цель исследования. Сравнение эффективности и безопасности антиангинальной терапии (ААТ) у пациентов со стабильной стенокардией напряжения пожилого и старческого возраста сочетаниями бисопролола, ивабрадина и триметазидина или ранолазина.
Материалы и методы. В исследовании участвовали 107 больных в возрасте от 60 до 79 лет с ишемической болезнью сердца и стенокардией напряжения II/III функционального класса. При сохранении стенокардии и/или безболевой ишемии миокарда на фоне приема бисопролола (1,25—2,5 мг 1 раз в сутки) и ивабрадина (2,5—7,5 мг 2 раза в сутки) после рандомизации 54 больным дополнительно назначали триметазидин (35 мг 2 раза в сутки), 53 — ранолазин (500 мг 2 раза в сутки). Перед рандомизацией и через 6 мес применения трехкомпонентной ААТ проводили комплексное клинико-инструментальное исследование.
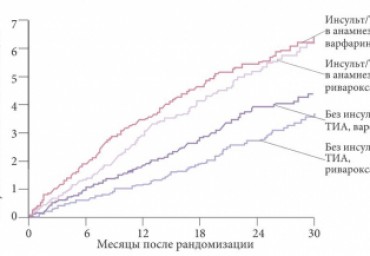
Проведено сравнение эффективности и безопасности варфарина и прямого ингибитора тромбина дабигатрана, ингибиторов фактора Xa ривароксабана и апиксабана в профилактике инсульта у 280 пожилых пациентов с неклапанной фибрилляцией предсердий в зависимости от возраста. В возрастных группах от 65 до 74 лет и от 75 до 80 лет лечение в течение двух лет дабигатраном в дозе 110 мг 2 раза в сутки, апиксабаном в дозе 5 мг 2 раза в сутки или ривароксабаном в дозе 20 мг 1 раз в сутки предупреждало инсульт не менее успешно, чем терапия варфарином, но реже вызывало тяжелые интракраниальные кровотечения. При выборе антитромботического лечения у геронтологических больных с неклапанной фибрилляцией предсердий новые пероральные антикоагулянты могут рассматриваться в качестве приемлемой альтернативы варфарину.
Лечение больных хронической сердечной недостаточностью (ХСН) и сохраненной фракцией выброса левого желудочка (ЛЖ) остается в значительной степени эмпирическим, так как ни один из способов терапии не улучшал прогноз пациентов. В проспективном рандомизированном исследовании у 126 больных ХСН и фракцией выброса ЛЖ 50% и более сопоставлялась эффективность бисопролола (n = 62) и ивабрадина (n = 64) при длительном лечении. Оценка клинического статуса, толерантности к физической нагрузке (ТФН), качества жизни, уровня N-концевого предшественника мозгового натрийуретического пептида в крови, параметров эхокардиографии проведена исходно и через 12 мес терапии. В отличие от бисопролола ивабрадин существенно повышал у больных ТФН, качество жизни, снижал уровень N-концевого предшественника мозгового натрийуретического пептида, улучшал эхокардиографические показатели активного расслабления и податливости ЛЖ.

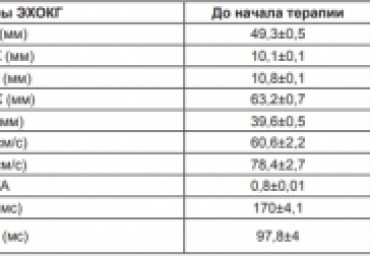
Цель. Сравнить эффективность терапии небивололом (Нб) или соталолом (Ст) у пациентов с пароксизмальной формой фибрилляции предсердий (ФП) на фоне гипертонической болезни (ГБ) и/или ишемической болезни сердца (ИБС), учитывая их влияние на регуляторно-адаптивный статус (РАС).
Материал и методы. В исследовании участвовали 60 пациентов с пароксизмальной формой ФП на фоне ГБ II-III стадий и/или ИБС, рандомизированных в две группы для лечения Нб (n=30) - 6,5±1,5 мг/сут., или Ст (n=30) - 156,0±35,2 мг/сут. В составе комбинированной терапии назначали лизиноприл - 13,4±3,7 и 13,3±4,0 мг/сут., соответственно, а при наличии показаний - аторвастатин - (n=10) 16,8±4,5 мг/сут. и (n=13) 16,3±4,9 мг/сут., и ацетилсалициловая кислота - (n=14) 91,1±17,2 мг/сут. и (n=12) 91,7±14,4 мг/сут., соответственно. Исходно и через 6 мес. терапии проводились: количественная оценка РАС посредством пробы сердечно-дыхательного синхронизма, эхокардиография, триплексное сканирование брахиоцефальных артерий, тредмилометрия, тест с 6-минутной ходьбой, суточное мониторирование артериального давления, регистрация электрокардиограммы, субъективная оценка качества жизни.
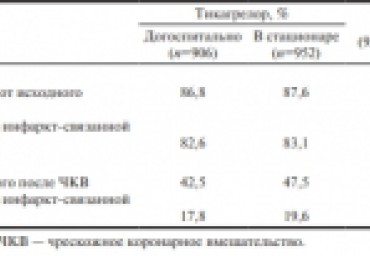
В исследовании ATLANTIC сопоставлялись эффекты начала приема тикагрелора на догоспитальном (в машине скорой помощи) и стационарном (в лаборатории катетеризации) этапах лечения больных инфарктом миокарда с подъемами сегмента ST. Начало терапии тикагрелором на догоспитальном этапе за короткое время перед чрескожным коронарным вмешательством у больных инфарктом миокарда с подъемами сегмента ST оказалось безопасным, но не улучшало коронарную реперфузию перед этой процедурой. Однако более ранний прием
тикагрелора достоверно снижал риск тромбоза стента после выполнения чрескожного коронарного вмешательства.
Проведено сравнение эффективности и безопасности варфарина с прямым ингибитором тромбина дабигатраном, ингибиторами Ха фактора ривароксабаном и апиксабаном в профилактике инсульта у 280 пациентов в возрасте 65-80 лет с неклапанной фибрилляцией предсердий (ФП). Лечение в течение 2 лет дабигатраном в дозе 110 мг 2 раза в сутки, апиксабаном в дозе 5 мг 2 раза в сутки или ривароксабаном в дозе 20 мг/сут предупреждало инсульт не менее успешно, чем терапия варфарином, но реже вызывало тяжелые внутричерепные кровотечения.
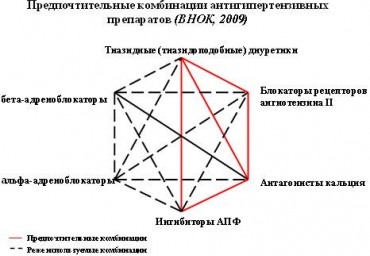
Цель. Сравнить влияние различных способов антигипертензивной терапии (АГТ) на упругоэластичные свойства общих сонных артерий (ОСА) и грудного отдела аорты у пациентов пожилого возраста с неклапанной фибрилляцией предсердий (ФП) на основании данных ультразвукового исследования (УЗИ).
Материал и методы. Обследованы 364 пациента (208 мужчин и 156 женщин) в возрасте 65–80 лет с неклапанной ФП, которых рандомизировали на четыре группы (гр.). I гр. (n=91) состояла из больных, которым назначали периндоприл в дозе 5–10 мг/сут. Во II и III гр. вошли пациенты, получавшие валсартан в дозе 80–160 мг/сут. (n=92) или валсартан в той же дозе в комбинации с розувастатином по 10 мг/cут. (n=90). В IV гр. (n=91) больные получали лерканидипин в дозе 10–20 мг/сут. С помощью УЗИ оценивались эластичные свойства грудного отдела аорты и ОСА, лодыжечно-плечевой индекс.

Цель исследования. Сравнение эффективности лечения хронической сердечной недостаточности (ХСН) с сохраненной фракцией выброса левого желудочка (ФВ ЛЖ) верапамилом или амлодипином у пациентов с гипертонической болезнью.
Материал и методы. В исследовании участвовали 167 больных в возрасте от 48 до 70 лет с ХСН II/III функционального класса и сохраненной ФВ ЛЖ (≥50%) на фоне гипертонической болезни III стадии. Комплексное исследование проводилось исходно и через 12 мес лечения периндоприлом в комбинации с верапамилом SR (n = 85) или амлодипином (n = 82).
Проведено сравнение эффективности и безопасности варфарина, прямого ингибитора тромбина дабигатрана и клопидогрела в профилактике инсульта у 210 пациентов в возрасте 65—80 лет с неклапанной фибрилляцией предсердий (ФП). Применение в течение 12 мес дабигатрана в дозе 110 мг 2 раза в сутки или варфарина ассоциировалось со сходной частотой развития ишемического инсульта, но реже вызывало кровотечения (2,8% против 16,9%; p<0,05). Лечение клопидогрелом предупреждало инсульт не менее успешно, чем варфарином или дабигатраном, и оказалось достаточно безопасным. При выборе антитромботической терапии у геронтологических больных с неклапанной ФП дабигатран и клопидогрел могут рассматриваться в качестве приемлемой альтернативы варфарину.
Применение β-адреноблокаторов у больных с инфарктом миокарда (ИМ), развившимся на фоне сахарного диабета (СД), основывается на патофизиологических представлениях и данных подгруппового анализа результатов проведенных исследований. В ряде работ было показано, что терапия β-адреноблокаторами особенно эффективна у пациентов с СД [1–3]. Поэтому назначение β-адреноблокаторов рекомендуется всем больным СД при развитии острого коронарного синдрома, разумеется, в отсутствие общеизвестных противопоказаний [4].
Исследование X-VeRT - первое проспективное рандомизированное исследование нового перорального антикоагулянта у 1504 больных с фибрилляцией предсердий (ФП), перенесших раннюю или отсроченную кардиоверсию. Первичной конечной точкой эффективности было суммарное число случаев инсульта, транзиторной ишемической атаки, эмболии периферической артерии, ИМ и сердечно-сосудистой смерти; первичной конечной точкой безопасности - большое кровотечение. События первичной конечной точки эффективности зарегистрированы у 0,51 % больных в группе ривароксабана и у 1,02 % пациентов в группе антагониста витамина К (АВК). При лечении ривароксабаном отмечалось значительное сокращение времени перед кардиоверсией по сравнению с лечением АВК (p<0,001). Большое кровотечение развилось у 0,6 % больных в группе ривароксабана и у 0,8 % в группе АВК. Ривароксабан - эффективная и безопасная альтернатива АВК. Только ривароксабан имеет методически обоснованные, изученные в клиническом исследовании схемы назначения при ранней и отсроченной кардиоверсии у пациентов с продолжительностью ФП ≥48 часов или неизвестной давности.
Изобретение относится к медицине и может быть использовано в кардиологии, функциональной диагностике, физиологии труда, спорта, фармакологии.
Перед чреспищеводной электростимуляцией левого предсердия одиночными или парными импульсами определяют тип вегетативной регуляции сердечного ритма путем кардиоинтервалографии и чреспищеводного электрофизиологического исследования сердца. У больных с преобладанием симпатического тонуса активируют парасимпатический тонус.
Фармакотерапия остается доминирующим способом лечения больных с фибрилляцией предсердий (ФП). Ведение пациентов с ФП включает в себя
решение о выборе между урежением частоты желудочковых сокращений (ЧЖС) и поддержанием синусового ритма. Во втором случае применяются антиаритмические препараты, выбор которых в первую очередь определяется соображениями безопасности и зависит от индивидуальных характеристик пациентов. В статье дана краткая характеристика эффективности и безопасности собственно антиаритмических и иных препаратов для поддержания синусового ритма у больных с ФП. Новые данные свидетельствуют о возможности снижения риска инсульта и смертности, прекращении антикоагулянтной терапии при более агрессивном поддержании синусового ритма.
В обзоре представлены новые данные литературы по проблеме медикаментозного лечения фибрилляции предсердий. Обсуждаются выбор тактики терапии, антиаритмических препаратов и схем противорецидивного лечения фибрилляции предсердий.
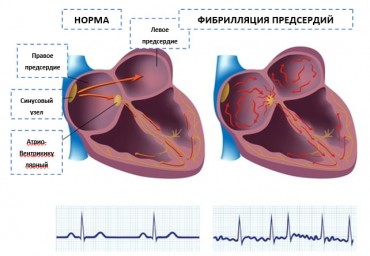
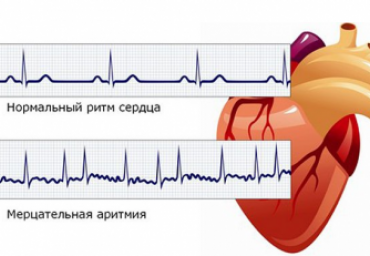
Фибрилляция предсердий (ФП) – наиболее распространенная аритмия сердца, которая встречается в клинической практике все чаще в связи со старением населения. ФП ассоциируется с повышением смертности (общей, сердечной–сосудистой, внезапной), риска инсульта и системной тромбоэмболии, сердечной недостаточности, острых коронарных синдромов, ухудшением качества жизни больных [1]. Последние годы отмечены существенными достижениями в терапии ФП.
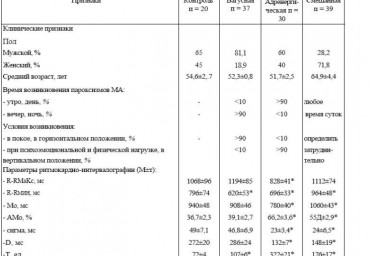
Часто рецидивирующие пароксизмы фибрилляции предсердий (ФП) значительно снижают трудоспособ ность и
качество жизни больных, требуя проведения дифференцированной фармакологической профилакти ки. Ухудшение
гемодинамических параметров с развитием сердечной недостаточности (СН) отмечается не только при постоянной
форме мерцательной аритмии (МА)[1], включая и лиц без органической кардиальной патологии [2]. Оно также
характерно для больных с пароксизмальной ФП [3].
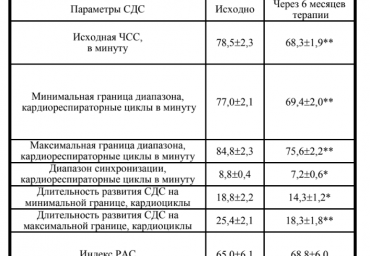
В исследовании участвовали 51 пациент с хронической сердечной недостаточность I функционального класса на фоне гипертонической болезни I-II стадии (30 мужчин и 21 женщина, возраст 52,6- 1,4 года). Исходно и через 6 месяцев терапии метопролола сукцинатом замедленного высвободждения (беталок ЗОК фирмы АstraZeneсa, Швеция, в дозе 78,1- 5,7 мг/сутки) выполнялись тредмилометрия с измерением максимального потребления кислорода при нагрузке, эхокардиография, тест шестиминутной ходьбы, определялся уровень N-концевого предшественника мозгового натрийуретического гормона в плазме крови.
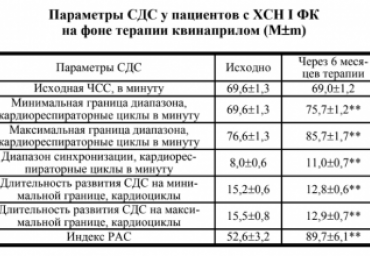
В исследовании участвовало 49 пациентов с хронической сердечной недостаточность I функционального класса на фоне гипертонической болезни стадии (25 мужчин и 24 женщины, возраст 52,6±1,4 года).
Исходно и через 6 месяцев терапии квинаприлом (аккупро фирмы Pfaizer, США, суточная доза 17,3±4,7 мг) выполнялись тред-милометрия с измерением максимального потребления кислорода при нагрузке, эхокардиография, тест шестиминутной ходьбы, определялся уровень N-концевого предшественника мозгового натрийуретического гормона в плазме крови.
Цель.
Определение наличия связи между степенью изменения ЧЖС, достигнутого в результате медикаментозной терапии, и качеством жизни пациентов в возрасте старше 60 лет с постоянной ФП.
Материалы и методы. В исследование включено 54 пациента в возрасте 82,3±7,1 года (M±SD) с диагнозом постоянной ФП и выбранной стратегией контроля ЧЖС. Симптомы всех пациентов, включенных в исследование, требовали коррекции контроля ЧЖС. Качество жизни пациентов оценивалось на основании опросника «Atrial Fibrillation Effect on QualiTy-of-life (AFEQT) Questionnaire» и системы «EQ-5D-5L» с визуальной аналоговой шкалой (EQ-VAS): до подбора медикаментозной терапии для контроля ЧЖС и после его осуществления. В исследование вошли пациенты, принимавшие в качестве терапии, урежающей ЧЖС, бета-адреноблокатор. По значению исходной ЧЖС сформированы 2 подгруппы пациентов: с исходной ЧЖС > 90 ударов в 1 минуту (уд./мин) и с обратимой брадикардией (< 60 уд./мин), обусловленной неадекватной дозой или комбинацией препаратов контроля, для которых удалось достичь принятого в рекомендациях ESC 2016 г. диапазона «адекватного контроля» (60-100 уд./мин в покое) путем подбора дозы бета-адреноблокатора. Динамика ЧЖС пациентов отмечалась по данным электрокардиографии в покое - степень изменения ЧЖС на фоне терапии выражалась в процентах от исходного значения. Был проведен анализ корреляции между степенью изменения ЧЖС в результате медикаментозного лечения и степенью улучшения показателей качества жизни пациентов (увеличение баллов опросника AFEQT и EQ VAS, выраженное в процентном отношении к исходным значениям).

С помощью методики чреспищеводной эхокардиографии были обследованы 710 пациентов пожилого и старческого возраста. Целью исследования явилось определение ультразвуковых предикторов ишемических инсультов при фибрилляции предсердий в зависимости от толщины и стабильности атеросклеротических бляшек дуги аорты. Визуализируемые атеросклеротические бляшки считали простыми при толщине их до 4 мм, сложными — 4 мм и более. Сложные атеромы определялись в 49,3% случаев у больных, перенесших инсульт или транзиторную ишемическую атаку, и в 25,9% случаев у больных без нарушения мозгового кровообращения в анамнезе (р<0,05).
С помощью методики чреспищеводной эхокардиографии было обследовано 612 пациентов пожилого и старческого возраста. Целью исследования явилось определение ультразвуковых предикторов тромбоэмболических осложнений при фибрилляции предсердий (ФП). Визуализируемые атеросклеротические бляшки (АСБ) дуги аорты считали простыми при толщине их до 4 мм, сложными - 4 мм и более. Сложные атеромы определялись в 49,1% случаев у больных, перенесших инсульт или транзиторную ишемическую атаку, и в 25,7% случаев у больных без нарушения мозгового кровообращения в анамнезе (p<0,05). Частота выявления эффекта спонтанного контрастирования в полости левого предсердия (ЛП), а также низкого значения (< 0,20 м/с) максимальной линейной скорости кровотока в его ушке, оказалась существенно выше у пациентов с тромбоэмболическими осложнениями в анамнезе (p<0,05).
Изучен способ определения тяжести хронической сердечной недостаточности (ХСН) на базе количественной оценки регуляторно-адаптивного статуса (РАС) организма. У больных с ХСН I-III функционального класса (ФК) на фоне гипертонической болезни I-III стадии и/или ишемической болезни сердца выполняли пробу сердечно-дыхательного синхронизма (для количественной оценки РАС), тест с 6-минутной ходьбой, эхокардиографию, тредмилометрию с регистрацией максимального потребления кислорода (VO2мах), определение N-
концевого предшественника мозгово- го натрийуретического гормона в плазме крови. Выявлено достоверное снижение РАС, которое становилось более выраженным при изменении ФК ХСН от I к III, что сопоставимо с данными традиционных инструментальных и лабораторных тестов: ухудшались диастолическая и систолическая функции левого желудочка, снижалась толерантность к физическим нагрузкам, повышалась нейрогуморальная активация. Между индексом РАС при ХСН I и II ФК отмечалась положительная корреляция для фракции выброса левого желудочка, максимальной нагрузки, VO2мах и отрицательная - для NT-proBNP, при ХСН II и III ФК положительная корреляция для фракции выброса левого желудочка, максимальной нагрузки, VO2мах и
отрицательная - для уровня N-концевого предшественника мозгового натрийуретического пептида. Следовательно, количественная оценка РАС, получаемая посредствам пробы сердеч- но-дыхательного синхронизма, может использоваться в определении тяжести ХСН у больных с гипертонической болезнью и/или ишемической болезнью сердца.

После кардиоверсии персистирующей фибрилляции предсердий 139 больных были рандомизированы для лечения соталолом в дозе 80-160 мг/сутки (n=49), соталолом и розувастатином в дозе 5-20 мг/сутки (n=45) или соталолом и омега-3 полиненасыщенными жирными кислотами в дозе 1 г/сутки (n=45) в течение 12 месяцев.

Очередной ежегодный конгресс Европейского общества кардиологов проходил с 25 по 29 августа 2012 г. в Мюнхене (Германия). Число его участников (около
28 000) оказалось существенно меньше, чем в 2006—2009 и 2011 гг. Для делегатов Конгресса были организованы 426 научных сессий, проводившихся в 34 лекционных залах. Научный комитет конгресса отобрал для публикации 4203 тезиса научных докладов.

Представлен отчет обо всех пяти научных сессиях Hot Line конгресса Европейского общества кардиологов 2018 года (Мюнхен, Германия), посвященных результатам новых клинических исследований в кардиологии.
Конгресс Европейского общества кардиологов 2018 года проходил с 25 по 29 августа в Мюнхене (Германия) с участием около 32 000 делегатов из 156 стран мира, включал 587 научных сессий. Для 5 сессий Hot Line было отобрано 17 важнейших исследований, результаты которых представлялись впервые.
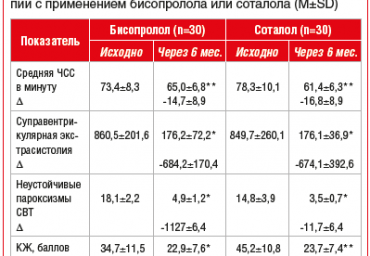
Цель.
Сравнить эффективность комбинированной терапии, включающей бисопролол или соталол, у пациентов с желудочковыми нарушениями ритма сердца (ЖНРС) на базе оценки ее влияния на регуляторно-адаптивный статус (РАС).
Материал и методы. 60 пациентов с ЖНРС II-III групп по классификации J. Bigger, I-IV градаций по классификации В. Lown на фоне гипертонической болезни II-III стадий и/или ишемической болезни сердца были рандомизированы в две группы. В первой группе назначался бисопролол (в дозе 6,4±1,8 мг/сут.), во второй группе - соталол (в дозе 166,7±49,4 мг/сут.). В составе комбинированной терапии все пациенты получали лизиноприл (12,5±4,1 мг/сут. и 14,0±4,6 мг/сут., соответственно). Исходно и через 6 мес. комбинированной терапии выполнялись: количественная оценка РАС (посредством пробы сердечно-дыхательного синхронизма), эхокардиография, тредмил-тест, тест с шестиминутной ходьбой, суточное мониторирование артериального давления и электрокардиограммы, субъективная оценка качества жизни.
Введение (цели/задачи):
Определить значение оценки регуляторно-адаптивного статуса (РАС) в прогнозе внезапной сердечной смерти (ВСС) при хронической сердечной недостаточности (ХСН) III функционального класса (ФК).
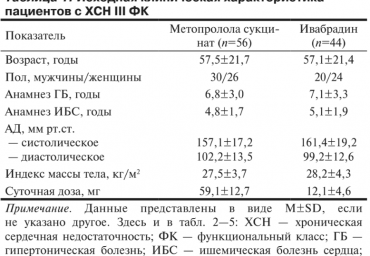
Цель исследования - определить значение регуляторно-адаптивного статуса (РАС) в оценке эффективности фармакотерапии и прогнозе сердечно-сосудистых осложнений (ССО) при хронической сердечной недостаточности (ХСН) III функционального класса (ФК).
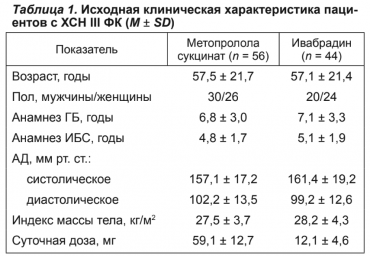
В исследование были включены 100 больных с ХСН III ФК и нарушенной систолической функцией левого желудочка (ЛЖ) при гипертонической болезни и/ или ишемической болезни сердца. На фоне комплексной терапии (квинаприл, торасемид, спиронолактон) больных рандомизировали в 2 группы: 1-ю группу составляли 56 пациентов (возраст 57,5±21,7 года), которым назначали метопролол сукцинат в дозе 59,1 ±12,1 мг/сут. Во 2-ю группу вошли 44 пациента (возраст 57,1 ±21,4 года), которым рекомендовался ивабрадин в дозе 12,1 ±4,6 мг/сут.

В статье проанализированы результаты наиболее обсуждаемых рандомизированных исследований чрескожного коронарного вмешательства (ЧКВ) в сравнении с медикаментозной терапией (COURAGE и FAME 2) и
имитацией ЧКВ (ORBITA) у пациентов со стабильной ишемической болезнью сердца. Представлена информация о продолжающемся исследовании ISCHEMIA. Сопоставляются различные точки зрения на итоги важнейших исследовательских проектов ЧКВ, обсуждаются факторы, способные исказить результаты, и возможности устранения их влияния. Освещены основные положения американских (2017 года) и европейских (2018 года) Рекомендаций по реваскуляризации миокарда с фокусом на ЧКВ у пациентов со стабильной ишемической болезнью сердца.Конфликт интересов: авторы заявили об отсутствии конфликта интересов.
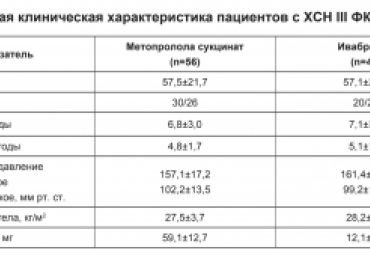
Цель исследования - определение значения регуляторно-адаптивного статуса (РАС) в оценке риска сердечно-сосудистых осложнений при систолической ХСН. В исследование включено 100 человек с хронической сердечной недостаточностью (ХСН) III функционального класса (ФК) с нарушенной систолической функцией левого желудочка (ЛЖ).

Цель. Сравнить эффективность терапии бисопрололом или небивололом у пациентов с желудочковыми нарушениями ритма сердца (ЖНРС) на фоне гипертонической болезни (ГБ) и/или ишемической болезни сердца (ИБС) с учетом ее влияния на регуляторно-адаптивный статус (РАС).
Материал и методы. В исследовании участвовали 60 пациентов с ЖНРС I-IV градаций по классификации Lown В., II-III групп по классификации BiggerJ. на фоне ГБ II-III стадий и/или ИБС, которых рандомизировали в две группы для лечения бисопрололом в дозе 6,5±1,8 мг/сут. или небивололом в дозе 6,5±2,1 мг/сут. В составе комбинированной терапии назначали лизиноприл 12,3±4,0 мг/сут. и 13,7±4,5 мг/сут., ацетилсалициловую кислоту 92,3±18,8 мг/сут. и 92,9±18,2 мг/сут., аторвастатин 16,3±4,8 мг/сут. и 16,5±4,7 мг/сут. в дополнение к бисопрололу или небивололу, соответственно. Исходно и через 6 мес. терапии проводились: количественная оценка РАС посредством пробы сердечно-дыхательного синхронизма, эхокардиография, триплексное сканирование брахиоцефальных артерий, тредмилометрия, тест с шестиминутной ходьбой, суточное мониторирование артериального давления и электрокардиограммы, субъективная оценка качества жизни.
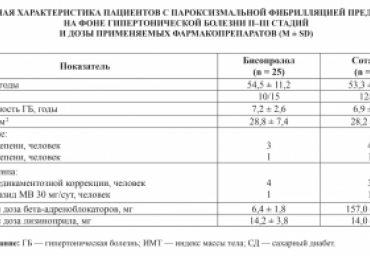
Актуальность. С фибрилляцией предсердий (ФП) ассоциировано увеличение смертности от сердечно-сосудистых причин, системных тромбоэмболий, хронической сердечной недостаточности, повышение частоты госпитализаций и ухудшение качества жизни. Гипертоническая болезнь (ГБ) - наиболее частая причина ФП. Препаратами выбора для профилактики рецидивов ФП у больных ГБ являются бета-адреноблокаторы (БАБ). Учитывая возможное разнонаправленное действие БАБ на функциональное состояние организма, для определения эффективности терапии целесообразно применять количественную оценку регуляторно-адаптивного статуса (РАС).
Цель исследования - сравнить эффективность терапии бисопрололом или соталолом у пациентов с ГБ и пароксизмальной ФП, учитывая их влияние на РАС.
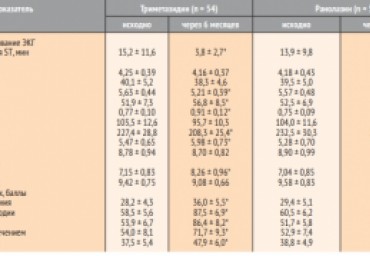
В проспективном рандомизированном исследовании эффективности и безопасности антиангинальной терапии сочетаниями бисопролола, ивабрадина и триметазидина или ранолазина участвовали 107 больных в возрасте от 60 до 79 лет с ишемической болезнью сердца и стенокардией напряжения II/III функционального класса. При сохранении стенокардии и/или безболевой ишемии миокарда на фоне приема бисопролола и ивабрадина после
рандомизации дополнительно назначались триметазидин (35 мг 2 р/сут, n = 54) или ранолазин (500 мг 2 р/сут, n = 53). В течение 6 месяцев оба способа лечения хорошо переносились, существенно улучшали результаты теста с физической нагрузкой на тредмиле, показатели систолической и диастолической функций
левого желудочка, структурного и функционального состояния крупных артерий, качества жизни больных. Триметазидин в большей степени уменьшал продолжительность безболевой депрессии сегмента ST по данным холтеровского мониторирования электрокардиограммы. Комбинации низкой дозы бета-адрено-
блокатора с ивабрадином и триметазидином или ранолазином могут применяться для лечения рефрактерной стабильной стенокардии у пациентов пожилого и старческого возраста.
Актуальность. Лечение больных ХСН с сохраненной ФВ ЛЖ остается в значительной степени эмпирическим, так как ни один из способов терапии не улучшал прогноз пациентов. Цель. Сравнить эффективность бисопролола и
ивабрадина при лечении ХСН с сохраненной ФВ ЛЖ. Материалы и методы. В проспективном рандомизированном исследовании у 126 больных ХСН с ФВ ЛЖ >50% на фоне АГ и ИБС во всех случаях применяли фиксированную комбинацию периндоприл/амлодипин, к которой добавляли бисопролол (n=62) или ивабрадин
(n=64). Оценка клинического статуса, толерантности к физической нагрузке, качества жизни, уровня NT-proBNP в крови, параметров ЭхоКГ проводилась исходно и через 12 месяцев терапии. Результаты. В отличие от бисопролола
ивабрадин существенно повышал толерантность больных к физической нагрузке, качество жизни, снижал уровень NT-proBNP, улучшал ЭхоКГ показатели активного расслабления и податливости ЛЖ. Заключение. В сравнении с
бисопрололом ивабрадин имеет преимущества при лечении больных ХСН с сохраненной ФВ ЛЖ на фоне АГ и ИБС.
В проспективном рандомизированном исследовании участвовали 167 больных с хронической сердечной недостаточностью (ХСН) II/III функционального класса и сохраненной фракцией выброса левого желудочка (ФВ ЛЖ) на фоне гипертонической болезни III стадии. В дополнение к антигипертензивной терапии периндоприлом и верапамилом SR (n = 85) или амлодипином (n = 82) назначался аторвастатин, который регулярно принимали 50,6 и 48,8% пациентов соответственно. Через 12 мес. при каждом варианте лечения происходило
улучшение клинического состояния и качества жизни больных, увеличивалось расстояние, пройденное в тесте с 6-минутной ходьбой. У пациентов, получавших аторвастатин, существенно снижался уровень N-концевого предшественника мозгового натрийуретического пептида, отмечалась тенденция к улучшению показателей диастолической функции ЛЖ. Добавление аторвастатина к лечению ХСН с сохраненной ФВ ЛЖ целесообразно в связи с потенциальной возможностью улучшения прогноза больных.
Хроническая сердечная недостаточность с сохраненной фракцией выброса (ХСНСФВ) левого желудочка (50% и более) составляет около 50% случаев заболеваемости сердечной недостаточностью и ее распространенность растет в результате старения населения. При этом лечение больных с ХСНСФВ остается в значительной степени
эмпирическим, так как ни один из способов терапии не улучшал прогноз пациентов. Установлено, что повышенная частота сердечного ритма связана с ухудшением исходов и повышенной смертностью у пациентов с ХСНСФВ.
Атеросклероз - важный фактор риска ишемического инсульта у лиц пожилого возраста. Низкое значение лодыжечно-плечевого индекса (ЛПИ) является маркером распространенного атеросклеротического поражения у такого контингента больных. Цель нашего исследования - установить взаимосвязь между снижением ЛПИ и частотой тромбоэмболических осложнений у пациентов пожилого возраста с неклапанной фибрилляцией предсердий. Низкое лодыжечное давление (ЛПИ<1,0) чаще регистрировалось у больных, перенесших
ишемический инсульт, по сравнению с группой пациентов без нарушения мозгового кровообращения в анамнезе (85 случаев из 122 - 69,6% против 50 случаев из 490 - 10,2%) (p<0,05).
Одной из наиболее сложных проблем в лечении фибрилляции предсердий (ФП) является низкая противорецидивная эффективность доступных антиаритмических препаратов.
Невозможность длительно поддерживать синусовый ритм с их помощью, риск побочного действия медикаментозной терапии способствуют укреплению представлений о раннем переходе к стратегии урежения частоты желудочковых сокращений при ФП.
Несмотря на то что эмболии в сосуды головного мозга относятся к числу самых серьезных осложнений фибрилляции предсердий (ФП), оптимальная профилактика инсульта у пациентов пожилого и старческого возраста с этой аритмией остается неопределенной. При выборе антитромботической терапии у геронтологических больных с неклапанной ФП дабигатран может рассматриваться в качестве приемлемой альтернативы варфарину. Назначение валсартана в сочетании с розувастатином у такого контингента больных является оптимальной стратегией, позволяющей улучшить упругоэластические свойства артериальной стенки и снизить частоту кардиоваскулярных осложнений.

В исследовании XANTUS оценены безопасность и эффективность ингибитора фактора Xa ривароксабана в обычной клинической практике у пациентов с неклапанной фибрилляцией предсердий.
У последовательных пациентов, начинавших лечение ривароксабаном, через каждые 3 мес в течение 1 года регистрировали все неблагоприятные события. Заключения о больших кровотечениях, симптоматических тромбоэмболических осложнениях (инсульт, системная эмболия, транзиторная ишемическая атака и инфаркт миокарда), смерти от всех причин выносились централизованно.
Фибрилляция предсердий (ФП) увеличивает риск развития инсульта, поэтому долгосрочная антикоагулянтная терапия является стандартом лечения абсолютного большинства пациентов с этой аритмией.
Варианты антикоагулянтной терапии включают антагонисты витамина К, такие как варфарин, польза которых давно установлена, но имеющие ряд недостатков, а также их альтернативу - пероральные антикоагулянты - не антагонисты витамина К, рекомендуемые для лечения пациентов с ФП при умеренном или высоком риске развития инсульта.
С помощью методики чреспищеводной эхокардиографии было обследовано 612 пациентов пожилого и старческого возраста. Целью исследования явилось определение ультразвуковых предикторов ишемических инсультов при
фибрилляции предсердий в зависимости от толщины и стабильности атеросклеротических бляшек дуги аорты. Визуализируемые атеросклеротические бляшки считали простыми при толщине их до 4 мм, сложными - 4 мм и более. Сложные атеромы определялись в 49,1% случаев у больных, перенесших инсульт или транзиторную ишемическую атаку, и в 25,7% случаев у больных без нарушения мозгового кровообращения в анамнезе (р<0,05).
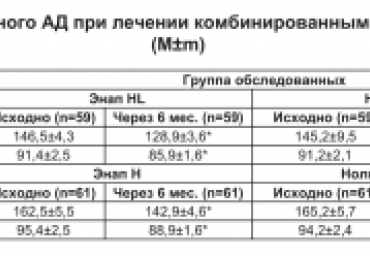
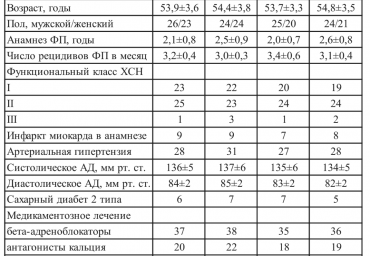
Цель исследования — определить преимущества терапии хронической сердечной недостаточности (ХСН) I—II функционального класса (ФК) с сохраненной фракцией выброса (ФВ) левого желудочка (ЛЖ) у пациентов с гипертонической болезнью (ГБ) метопрололом сукцинатом или квинаприлом и оценить их влияние на регуляторно-адаптивный статус (РАС).
В исследовании участвовали 200 пациентов с ХСН I—II ФК и ФВ ЛЖ >50% на фоне ГБ I—II стадий, рандомизированных в 2 группы. Первую группу составили 104 пациента (средний возраст 52,8±1,9 года), которым был назначен метопролола сукцинат в дозе 87,7±7,6 мг/сут. Во 2-ю группу входили 96 пациентов (средний возраст 55,0±1,4 года), которым назначался квинаприл в дозе 21,0±5,5 мг/сут.
В обзоре представлены новые сведения об эффективности и безопасности лечения ацетилсалициловой кислотой, варфарином, дабигатраном, ривароксабаном и апиксабаном с целью профилактики тромбоэмболий у больных фибрилляцией предсердий. Основываясь на результатах крупных рандомизированных клинических исследований, можно утверждать, что новые антикоагулянты предпочтительнее варфарина для подавляющего большинства пациентов с неклапанной фибрилляцией предсердий, т. к. обеспечивают лучшую эффективность, безопасность и удобство лечения. В то же время новые антикоагулянты пока не могут конкурировать с варфарином в отношении больных с механическими клапанами сердца.
В двухлетнем рандомизированном контролируемом исследовании противорецидивной терапии у больных с неревматической пароксизмальной фибрилляцией предсердий показаны преимущества сочетанного применения антиаритмических препаратов с адалатом SL, изоптином SR или эналаприлом.

Рассматриваются недостатки антагониста витамина К варфарина и преимущества новых антикоагулянтов, в частности дабигатрана этексилата, при проведении профилактики инсульта у больных с фибрилляцией предсердий. Обсуждаются факторы, влияющие на выбор дозы дабигатрана у отдельных пациентов.
Рассматриваются вопросы лечения дабигатраном при развитии инсульта, при необходимости электрической или фармакологической кардиоверсии, инвазивных процедур или хирургических вмешательств, вопросы ведения больных с кровотечением на фоне приема дабигатрана. Представлена возможная система организации профилактики тромбоэмболических осложнений у пациентов с фибрилляцией предсердий.
Ацетилсалициловая кислота остается основой антитромбоцитарного лечения при стабильной ишемической болезни сердца (ИБС), в т. ч. после шунтирования коронарных артерий. Двойная антитромбоцитарная терапия (ДАТ), состоящая из ацетилсалициловой кислоты и ингибитора P2Y12-рецепторов (клопидогрел, прасугрел, тикагрелор), уменьшает риск рецидива основных ишемических осложнений у пациентов с острыми коронарными синдромами (ОКС) и/или подвергавшихся чрескожному коронарному вмешательству (ЧКВ), но неизбежно повышает риск больших кровотечений по сравнению с антитромбоцитарной монотерапией.
После кардиоверсии персистирующей фибрилляции предсердий 97 больных были рандомизированы для лечения соталолом в дозе 80-160 мг/сутки (n=49) или соталолом и периндоприлом в дозе 4-8 мг/сутки (n=48) в течение 12 месяцев. При рецидивах фибрилляции предсердий проводилась кардиоверсия с помощью пропафенона и/или амиодарона.
В 2018 году на Европейском журнале по сердечной недостаточности (СН) опубликовано новое положение по хронической сердечной недостаточности (ХСН) у больных сахарным диабетом (СД). В нем представлены данные крупных исследований об эпидемиологии ХСН у больных сахарным диабетом, клинических особенностях и осложнениях ХСН, патофизиологических аспектах дисфункции миокарда, лечении ХСН у больных СД, безопасности и возможности применения сахароснижающих препаратов у больных ХСН и СД. В настоящей статье представлены комментарии российских экспертов по основным пунктам нового положения ХСН у больных сахарным диабетом.
Цель. Оценить эффективность терапии ивабрадином у пациентов с хронической сердечной недостаточностью (ХСН) III функционального класса (ФК) в плане оценки его влияния на регуляторно-адаптивный статус (РАС).
Материал и методы. В исследование были включены 100 пациентов с ХСН III ФК на фоне ишемической болезни сердца (ИБС) и/или гипертонической болезни (ГБ) III стадии, которым назначалась комплексная терапия. После рандомизации первую группу (I гр.) составили 56 пациентов (возраст 62,9±1,8 лет), где был назначен метопролола сукцинат замедленного высвобождения в дозе 59,1±4,5 мг/сут. Во вторую гр. (II гр.) – 44 пациента (возраст 59,4±1,3 лет), которым назначали ингибитор If каналов ивабрадин в дозе 12,1±2,3 мг/сут. в случаях, когда использование β-адреноблокаторов (β-АБ) оказалось невозможным. Исходно и через 6 мес. проводились: тредмилометрия с оценкой максимального потребления кислорода (VO2max) при нагрузке (ФН), эхокардиография, суточное мониторирование артериального давления, определение N-концевого предшественника мозгового натрийуретического пептида (NT-proBNP) плазмы крови. Для объективного количественного определения РАС выполняли пробу сердечно-дыхательного синхронизма.
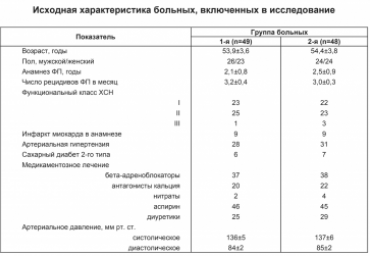
Изучен новый способ определения прогноза при систолической хронической сердечной недостаточности (ХСН), основанный на количественной оценке регуляторно-адаптивного статуса (РАС). В исследовании участвовало 100 пациентов с ХСН III функционального класса и нарушенной систолической функцией левого желудочка при гипертонической болезни и/или ишемической болезни сердца.
На фоне комплексной терапии (квинаприл, торасемид, спиронолактон) больных рандомизировали в 2 группы: 1-ю группу составляли 56 пациентов (возраст 57,5 ± 21,7 года), которым назначали метопролола сукцинат в дозе 59,1 ± 12,1 мг/сут, во 2-ю группу включено 44 пациента (возраст 57,1 ± 21,4 года), у которых применяли ивабрадин в дозе 12,1 ± 4,6 мг/сут. Исходно и через 6 мес проводили пробу сердечно-дыхательного синхронизма (для количественной оценки РАС), эхокардиографию, тредмилометрию, тест определения уровня N-концевого предшественника мозгового натрийуретического гормона в плазме крови, тест с 6-минутной ходьбой.

Очередной ежегодный Конгресс Европейского общества кардиологов проходил с 27 по 31 августа 2011 г. в Париже (Франция).
Рекордное число его участников — 32 946 человек из 144 стран, посетили 521 сессию, посвященную 143 разделам кардиологии.
Научный комитет Конгресса отобрал для публикации 4276 тезисов научных докладов. К традиционно наиболее популярным сессиям Hot Line и Clinical
Trial Update в 2011 г. прибавились Сlinical Registry Highlights. В настоящей статье приводится краткий обзор всех сообщений на этих сессиях.

Цель. Определить оптимальную тактику терапии хронической сердечной недостаточности (ХСН) II функционального класса (ФК) у пациентов с гипертонической болезнью (ГБ) на базе оценки влияния препаратов различных классов на регуляторно-адаптивный статус (РАС).
Материал и методы. В исследовании участвовали 100 пациентов с ХСН II ФК на фоне ГБ II стадии, рандомизированных в 2 группы (гр.). I гр. составляли 53 пациента (средний возраст 52,9±2,3 лет), им был назначен метопролола сукцинат в дозе 97,3±9,5 мг/сут. Во II гр. вошли 47 пациентов (средний возраст 57,5±1,3), которым назначали квинаприл в дозе 24,7±6,3 мг/сут. Исходно и через 6 мес. терапии проводились тредмилометрия с оценкой максимального потребления кислорода (VO 2max), эхокардиография, суточное мониторирование артериального давления, определение N-концевого предшественника мозгового натрийуретического гормона (NT-proBNP), проба сердечно-дыхательного синхронизма.

Актуальность. Артериальная гипертензия - одна из главных причин развития ХСН. Влияние отдельных классов антигипертензивных средств на функциональное состояние организма может быть различным даже у сходного контингента больных. Поэтому медикаментозная терапия ХСН требует достаточно чувствительных методов контроля, учитывающих не только динамику сердечно-сосудистого ремоделирования, но и способность организма к регуляции и адаптации. Для объективной количественной оценки состояния регуляторно-адаптивного статуса (РАС) предложена проба сердечно-дыхательного синхронизма (СДС), отражающая взаимодействие двух важнейших функций вегетативного обеспечения - сердечную и дыхательную. Цель. Определить наиболее оптимальную тактику терапии начальной ХСН у пациентов с гипертонической болезнью (ГБ) I-II стадии, на базе оценки влияния препаратов различных классов на РАС.
Актуальность. Несмотря на совершенствование традиционных способов фармакотерапии и методов инструментальной диагностики, ХСН остается актуальной проблемой медицины и общества. В клинической практике недостаточно внимания уделяется функциональному состоянию организма - резерву его регуляторных и адаптивных реакций, направленных на поддержание гомеостаза. Для определения эффективности фармакотерапии и прогноза кардиоваскулярных осложнений при ХСН целесообразно применять метод количественной оценки регуляторно-адаптивного статуса (РАС). Цель. Установить значение количественной
оценки регуляторно-адаптивного статуса (РАС) в определении эффективности фармакотерапии и риска кардиоваскулярных осложнений при ХСН. Материал и методы. Участвовало 100 человек с ХСН III ФК и нарушенной систолической функцией ЛЖ при гипертонической болезни и / или ИБС. На фоне комплексной терапии (квинаприл, торасемид, спиронолактон) больных рандомизировали в две группы: первую составляли 56
пациентов (возраст 57,5±21,7 года), которым назначался метопролола сукцинат в дозе 59,1±12,1 мг / сутки, во вторую вошло 44 пациента (возраст 57,1±21,4 года), у которых применялся ивабрадин в дозе 12,1±4,6 мг / сутки. Исходно и через 6 месяцев проводились: проба сердечно-дыхательного синхронизма (для количественной оценки РАС), ЭхоКГ, тредмилометрия, тест определения уровня N-концевого предшественника мозгового
натрийуретического гормона в плазме крови, тест 6-минутной ходьбы. Анализировались кардиоваскулярные осложнения в течение последующих 12 месяцев контролируемого медикаментозного лечения. Результаты. Обе схемы комплексной терапии с применением метопролола сукцината или ивабрадина в равной степени улучшали структурное и функциональное состояние миокарда, повышали толерантность к физической нагрузке,
снижали нейрогуморальную гиперактивацию. При этом схема с применением ивабрадина в бóльшей степени положительно влияла на РАС. При сопоставимой клинической эффективности фармакотерапии у пациентов обеих групп число случаев госпитализации из-за декомпенсации ХСН, ишемического инсульта, ИМ и летального исхода от сердечно-сосудистых причин не различалось. При исходно низком и неудовлетворительном РАС
частота кардиоваскулярных осложнений была выше. Исходно неудовлетворительный РАС ассоциировался с повышенным риском внезапной сердечной смерти. Заключение. РАС, как объективный показатель тяжести структурно-функциональных нарушений, выраженности нейрогуморальной гиперактивации и вегетативной дисфункции, может применяться в определении эффективности фармакотерапии и прогноза кардиоваскулярных осложнений у пациентов с ХСН.
В обзорной статье кратко изложены результаты 28 крупных, международных, клинических исследований, представленные в рамках пяти научных сессий Hot Line Конгресса Европейского общества кардиологов 2014г. Анализируемые исследования охватывают широкий спектр вопросов диагностики, лечения и профилактики сердечно-сосудистых заболеваний.

В обзоре представлены основные положения 5 текстов клинических рекомендаций Евро-
пейского общества кардиологов, опубликованных в 2016 г.:
- по диагностике и лечению острой и хронической сердечной недостаточности;
- по лечению фибрилляции предсердий;
- по профилактике сердечно-сосудистых заболеваний в клинической практике;
- по лечению дислипидемий;
- консенсусный документ, посвященный сердечно-сосудистой токсичности при лечении рака.
Основное внимание уделяется изменениям, появившимся в новых версиях рекомендаций.

В обзоре представлены основные положения 5 текстов клинических рекомендаций Европейского общества кардиологов, опубликованных в 2015 г. Основное внимание уделяется изменениям, появившимся в новых версиях рекомендаций.
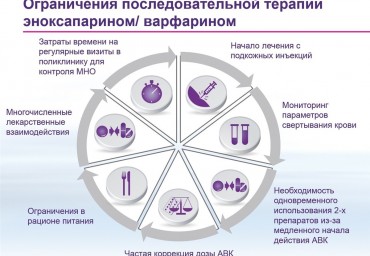
В 2018 году эксперты Европейской ассоциации аритмологов представили новые рекомендации по пероральной антикоагулянтной терапии у больных с фибрилляцией предсердий. В рекомендации был включен широкий спектр практических аспектов применения антикоагулянтной терапии. В настоящем документе представлены комментарии ведущих российских экспертов по 4 основным направлениям: общие аспекты применения новых оральных антикоагулянтов (НОАК), контроль эффективности НОАК, побочные эффекты и устранение осложнений НОАК и практические аспекты применения НОАК в определенных группах больных.